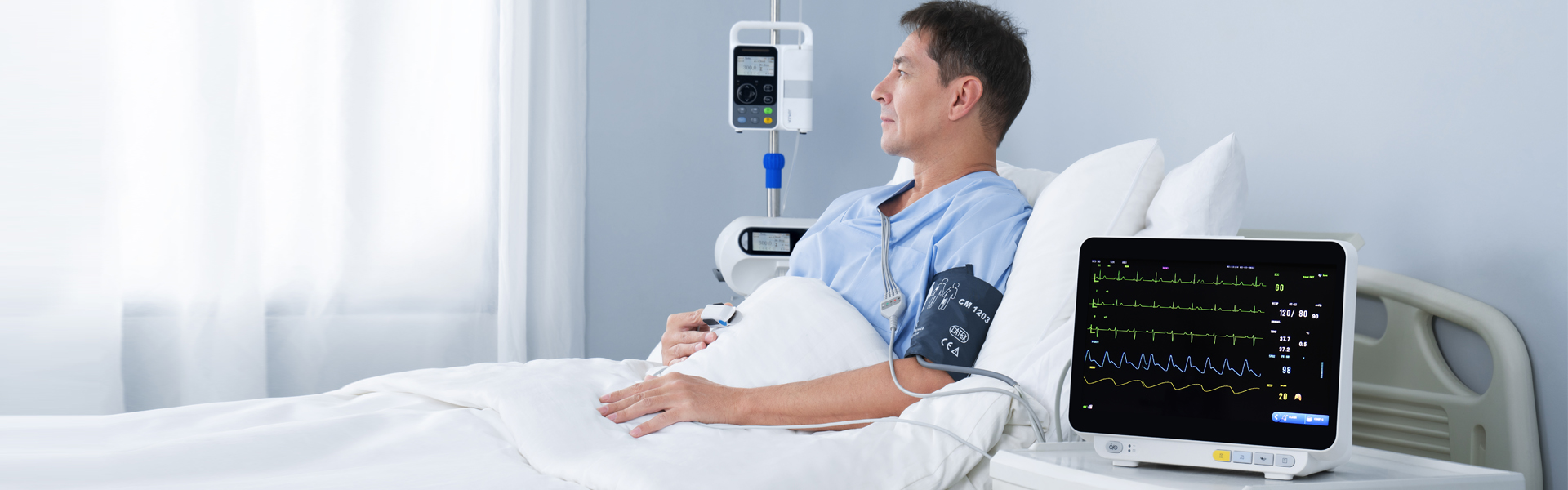
Како најчеста опрема во клиничката пракса, мултипараметарскиот монитор за пациенти е еден вид биолошки сигнал за долгорочно, мултипараметарско откривање на физиолошката и патолошката состојба на пациентите во критични случаи, а преку анализа и обработка во реално време и автоматска, навремена трансформација во визуелни информации, автоматски аларм и автоматско снимање на потенцијално опасни по живот настани. Покрај мерењето и следењето на физиолошките параметри на пациентите, тој може да ја следи и справува со состојбата на пациентите пред и по лековите и операциите, навремено да ги открива промените во состојбата на критично болните пациенти и да им обезбеди основна основа на лекарите правилно да дијагностицираат и формулираат медицински планови, со што значително ќе се намали смртноста на критично болните пациенти.
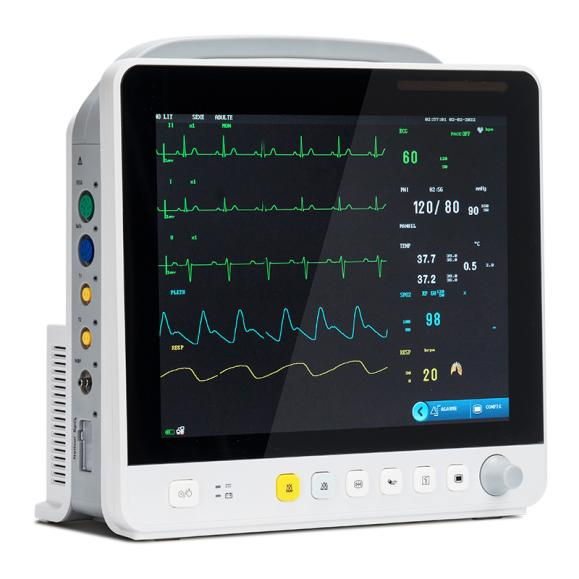
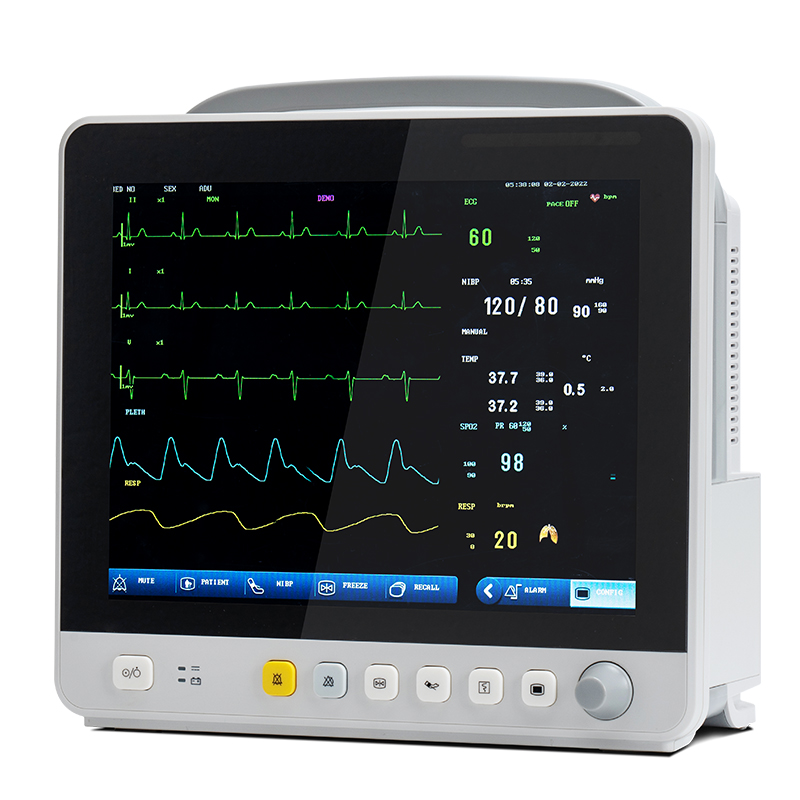
Со развојот на технологијата, елементите за следење на повеќепараметарските монитори за пациенти се проширија од циркулаторниот систем до респираторниот, нервниот, метаболичкиот и други системи.Модулот е исто така проширен од вообичаено користениот ЕКГ модул (ЕКГ), респираторен модул (RESP), модул за сатурација на кислород во крвта (SpO2), неинвазивен модул за крвен притисок (NIBP) до модул за температура (TEMP), инвазивен модул за крвен притисок (IBP), модул за срцево поместување (CO), модул за неинвазивен континуирано срцево поместување (ICG) и модул за јаглерод диоксид на крајот од здивот (EtCO2)), модул за следење на електроенцефалограм (EEG), модул за следење на анестезиолошки гас (AG), модул за следење на транскутани гасови, модул за следење на длабочината на анестезијата (BIS), модул за следење на мускулната релаксација (NMT), модул за следење на хемодинамиката (PiCCO), модул за респираторна механика.


Потоа, ќе биде поделено на неколку делови за да се воведе физиолошката основа, принципот, развојот и примената на секој модул.Да почнеме со електрокардиограмскиот модул (ЕКГ).
1: Механизмот на производство на електрокардиограм
Кардиомиоцитите распоредени во синусниот јазол, атриовентрикуларниот спој, атриовентрикуларниот тракт и неговите гранки генерираат електрична активност за време на возбудувањето и генерираат електрични полиња во телото. Поставувањето на метална сонда-електрода во ова електрично поле (било каде во телото) може да регистрира слаба струја. Електричното поле се менува континуирано како што се менува периодот на движење.
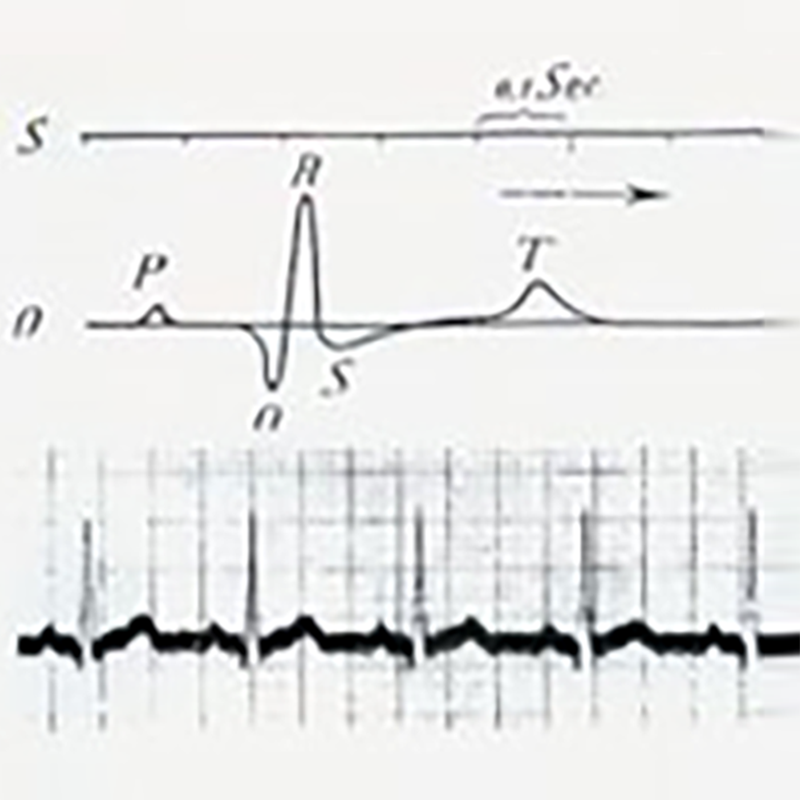
Поради различните електрични својства на ткивата и различните делови од телото, истражувачките електроди во различни делови бележат различни промени на потенцијалот во секој срцев циклус. Овие мали промени на потенцијалот се засилуваат и се евидентираат со електрокардиограф, а добиениот модел се нарекува електрокардиограм (ЕКГ). Традиционалниот електрокардиограм се снима од површината на телото, наречен површински електрокардиограм.
2: Историја на електрокардиограмската технологија
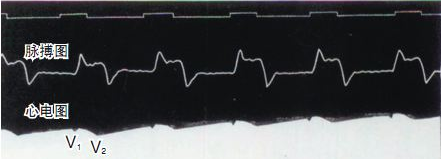
Во 1887 година, Валер, професор по физиологија во болницата „Мери“ при Кралското друштво на Англија, успешно го евидентирал првиот случај на човечки електрокардиограм со капиларен електрометар, иако на сликата биле евидентирани само V1 и V2 брановите на комората, а не биле евидентирани атријалните P бранови. Но, големата и плодна работа на Валер го инспирирала Вилем Ајнтховен, кој бил во публиката, и ги поставил темелите за евентуалното воведување на технологијата за електрокардиограм.

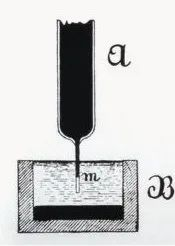
--------------------------(Август Дизир Вале)-----------------------------------------(Валер го снимил првиот човечки електрокардиограм)----------------------------------------------------(Капиларен електрометар)------------
Во следните 13 години, Ајнтховен се посветил целосно на проучување на електрокардиограми снимени со капиларни електрометри. Тој подобрил голем број клучни техники, успешно користејќи жичен галванометар, електрокардиограм на површината на телото снимен на фотосензитивен филм, тој снимил електрокардиограм кој го покажал атријалниот P бран, вентрикуларната деполаризација B, C и реполаризацискиот D бран. Во 1903 година, електрокардиограмите почнале да се користат клинички. Во 1906 година, Ајнтховен последователно ги снимил електрокардиограмите на атријална фибрилација, атријално треперење и вентрикуларно предвремено чукање на срцето. Во 1924 година, Ајнтховен ја добил Нобеловата награда за медицина за неговиот пронајдок на снимање на електрокардиограм.

--- ...
3: Развој и принцип на систем за олово
Во 1906 година, Ајнтховен го предложил концептот на биполарен електрода за екстремитет. Откако ги поврзал електродите за снимање во десната рака, левата рака и левата нога на пациентите во парови, тој можел да сними биполарно електрокардиограм на екстремитет (I електрода, II електрода и III електрода) со висока амплитуда и стабилен модел. Во 1913 година, официјално бил воведен биполарниот стандарден електрокардиограм за спроводливост на екстремитет, кој се користел самостојно 20 години.
Во 1933 година, Вилсон конечно го завршил униполарниот електрокардиограм, кој ја одредил позицијата на нултиот потенцијал и централниот електричен терминал според тековниот закон на Кирхоф, и го воспоставил 12-каналниот систем на Вилсоновата мрежа.
Сепак, во Вилсоновиот 12-канален систем, амплитудата на брановата форма на електрокардиограмот на 3-те униполарни одводи на екстремитетите VL, VR и VF е ниска, што не е лесно да се измерат и да се набљудуваат промените. Во 1942 година, Голдбергер спроведе понатамошно истражување, што резултираше со униполарни притисокни одводи на екстремитетите кои сè уште се во употреба денес: aVL, aVR и aVF одводи.
Во овој момент, беше воведен стандардниот систем со 12 одводи за снимање на ЕКГ: 3 биполарни одводи за екстремитетите (Ⅰ, Ⅱ, Ⅲ, Ајнтховен, 1913), 6 униполарни одводи за градите (V1-V6, Вилсон, 1933) и 3 униполарни компресивни одводи за екстремитетите (aVL, aVR, aVF, Голдбергер, 1942).
4: Како да добиете добар ЕКГ сигнал
1. Подготовка на кожата. Бидејќи кожата е слаб спроводник, неопходен е соодветен третман на кожата на пациентот каде што се поставени електродите за да се добијат добри ЕКГ електрични сигнали. Изберете рамни електроди со помалку мускули.
Кожата треба да се третира според следниве методи: ① Отстранете ги влакната од телото каде што е поставена електродата. Нежно протријте ја кожата каде што е поставена електродата за да ги отстраните мртвите клетки на кожата. ③ Темелно измијте ја кожата со вода со сапуница (не користете етер и чист алкохол, бидејќи тоа ќе ја зголеми отпорноста на кожата). ④ Оставете кожата целосно да се исуши пред да ја поставите електродата. ⑤ Инсталирајте стеги или копчиња пред да ги поставите електродите на пациентот.
2. Обрнете внимание на одржувањето на жицата за срцева спроводливост, забранете намотување и врзување на жицата за одвод, спречете го оштетувањето на заштитениот слој на жицата за одвод и навремено исчистете ја нечистотијата на спојката или копчата на одводот за да спречите оксидација на оловото.
Време на објавување: 12 октомври 2023 година